Corona-PCR-Test und Vortestwahrscheinlichkeit: So kann es zu falschen Ergebnissen kommen
Seit Beginn der Corona-Pandemie kursiert in Sozialen Netzwerken ein zentraler Vorwurf: Die PCR-Tests seien unzuverlässig und lieferten oft falsche Ergebnisse. Die Test selbst sind zwar sehr genau, ihr Ergebnis wird aber durch die sogenannte Vortestwahrscheinlichkeit beeinflusst. Was steckt dahinter?

Hinweis: Dieser Artikel beschreibt ein theoretisches Problem aufgrund einer mathematischen Besonderheit. Die hier angegebenen Werte sagen nichts über die Häufigkeit falscher Corona-Testergebnisse in der Praxis in Deutschland aus.
Besonders zu Beginn der Corona-Pandemie in Deutschland im März wiederholten Kritiker der Eindämmungsmaßnahmen eine Behauptung immer wieder: Die PCR-Tests, mit denen Infektionen erkannt werden, seien in „bis zu 80 Prozent der Fälle“ falsch positiv. „Falsch positiv“ bedeutet: Eine eigentlich gesunde Person bekommt ein positives Testergebnis und wird fälschlich als Infektionsfall gezählt. Dass diese Fehlerquote hoch sei, behaupteten in Youtube-Videos unter anderem der Internist Claus Köhnlein, Heiko Schöning und der Heilpraktiker Andreas Schlecht. Sie bezogen sich dabei unter anderem auf Störanfälligkeiten des Tests oder Reaktionen mit anderen, älteren Coronaviren.
Wir haben die Behauptung, die Fehlerquote liege bei „30 bis 50 Prozent“, bereits im April 2020 in einem Faktencheck als falsch eingestuft. Die Labore der Unikliniken Köln, Stuttgart und Dresden hatten auf unsere Anfrage den in den Youtube-Videos angegebenen Fehlerquoten bezogen auf Störanfälligkeiten und Kreuzreaktionen widersprochen. Sie betonten aber, dass es wichtig sei, dass Abstriche richtig genommen, Labore Erfahrung haben und die Proben richtig transportiert werden. Unser Faktencheck bezog sich dabei auf die Sensitivität und die Spezifität der Tests, die nach Aussage der Experten sehr hoch ist.
Es gibt jedoch noch eine andere große Fehlerquelle: die Vortestwahrscheinlichkeit. Selbst wenn Corona PCR-Tests hoch spezifisch und sensitiv sind, können sie je nachdem, wie viel getestet wird und wie viele Menschen infiziert sind, viele falsche Ergebnisse liefern. Dazu hatten viele unser Leserinnen und Leser Fragen. In diesem Text erklären wir das Problem.
Was sind Sensitivität und Spezifität?
Sensitivität ist die Wahrscheinlichkeit, dass ein Test Infizierte als infiziert erkennt, und Spezifität die Wahrscheinlichkeit, dass er Gesunde als gesund erkennt.
Die Gesellschaft zur Förderung der Qualitätssicherung in medizinischen Laboratorien hat im April dazu einen Versuch durchgeführt. Laboren wurden verdeckte positive und negative Proben mit SARS-CoV-2 oder anderen Coronaviren geschickt. Im Anschluss erhob die Gesellschaft, wie viele Proben die 463 Laboratorien aus 36 Ländern richtig als positiv oder negativ erkannten.
In einer Zwischenauswertung vom 3. Juni kommen die Autoren zu dem Schluss, dass die Labore von drei positiven Proben 98,9% bis 99,7% korrekt als positiv erkannten (Sensitivität). Die vierte, am stärksten verdünnte positive Probe erkannten 93 Prozent. Im Fall der negativen Proben waren es 97,8% bis 98,6% korrekte Ergebnisse (Spezifität). „Diese hohen Erfolgsquoten repräsentieren eine sehr gute Leistungsfähigkeit der Ringversuchsteilnehmer und der angewendeten Testformate“, schreiben die Autoren (PDF, Seite 19-20 und Seite 21).
Die angewandten PCR-Tests sind insgesamt also in der Regel hoch spezifisch und sensitiv (auch wenn die genauen Ergebnisse je nach Art des Tests sehr unterschiedlich sein können) und der Ringversuch bestätigt Aussagen von drei Uniklinik-Laboren in unserem Faktencheck. Berücksichtigt wurden in dem Versuch allerdings keine anderen Faktoren wie falsche Probenentnahmen. Diese könnten wesentlich zur Fehlerquote beitragen, insbesondere zu falsch negativen Ergebnissen.
Die Vortestwahrscheinlichkeit spielt eine wichtige Rolle
In unserem Faktencheck Anfang April erwähnten wir bereits die wichtige Rolle der sogenannten Basisrate oder Prävalenz, also die Häufigkeit, mit der eine Krankheit in der Bevölkerung vorkommt. Ein ähnlicher Faktor ist die Vortestwahrscheinlichkeit, also die Wahrscheinlichkeit, dass jemand, der getestet werden soll, wirklich infiziert ist. Warum das Einfluss auf den Test hat, zeigt ein Beispiel.
Angenommen ein Test hat eine sehr hohe Sensitivität und Spezifität von 99 Prozent. Testet man nun 100 Gesunde, werden 99 Personen korrekt negativ getestet und eine Person falsch positiv. Testet man jedoch 100 Infizierte, wird der Test 99 Personen korrektiv positiv erkennen und eine Person falsch negativ. Die Anzahl und die Art falscher Testergebnisse hängt demnach auch davon ab, wie viele von den getesteten Personen gesund und wie viele infiziert sind.
Alexander Dalpke, Direktor des Instituts für Medizinische Mikrobiologie und Hygiene der Technischen Universität Dresden führte in unserem Faktencheck dieses Beispiel an, um zu verdeutlichen, dass der Test derselbe bleibt, die Wahrscheinlichkeiten sich jedoch je nach Basisrate ändern: „Der Test wird im positiven und negativen Vorhersagewert besser, wenn gezielt Populationen mit einer höheren Vortestwahrscheinlichkeit untersucht werden.“
Deshalb sollen vor allem Menschen mit Symptomen getestet werden
Seit Beginn der Corona-Pandemie gilt in Deutschland unter anderem deshalb die Vorgabe des Robert-Koch-Instituts, dass vor allem Menschen getestet werden sollten, die Symptomen zeigen, direkten Kontakt zu Infizierten hatten oder sich in Risikogebieten aufhielten. Darauf wies auch die Kassenärztliche Bundesvereinigung bis zum 15. Juni auf ihrer Webseite hin. Mittlerweile gibt es aber einige Änderungen. Zukünftig sind auch Reihentestungen in Kitas, Schulen oder Pflegeheimen möglich. Auch Personen ohne Symptome, aber mit einer Warnbenachrichtigung durch die Corona-App können sich auf Kosten der Krankenkassen nun testen lassen.
Das Robert-Koch-Institut hatte bis zum 2. Juni auf seiner Webseite stehen: „Von einer Testung von asymptomatischen Personen wird aufgrund der unklaren Aussagekraft eines negativen Ergebnisses sowie der Möglichkeit falsch positiver Befunde in Abhängigkeit von der Prävalenz/ Inzidenz in der Regel abgeraten.“

Am 3. Juni nahm das RKI den Teilsatz über die Möglichkeit falsch positiver Befunde aus dem Artikel, ergänzte dafür aber einen ganzen Absatz zur Vortestwahrscheinlichkeit. Dort steht nun: „Generell wird die Richtigkeit des Ergebnisses von diagnostischen Tests auch von der Verbreitung einer Erkrankung beeinflusst. Je seltener die Erkrankung und je ungezielter getestet wird, umso höher sind die Anforderungen an Sensitivität und Spezifität der zur Anwendung kommenden Tests.“

Der große Unterschied von 50 oder einem Prozent Vortestwahrscheinlichkeit
Das British Medical Journal stellt auf seiner Webseite eine interaktive Covid-19-Simulation zur Verfügung, an der jeder ausprobieren kann, wie sich die Test-Spezifität und Sensivität und die Vortestwahrscheinlichkeit auf die Testergebnisse von 100 Personen auswirken. Je nach Vortestwahrscheinlichkeit kommt es zu völlig unterschiedlichen Ergebnissen.
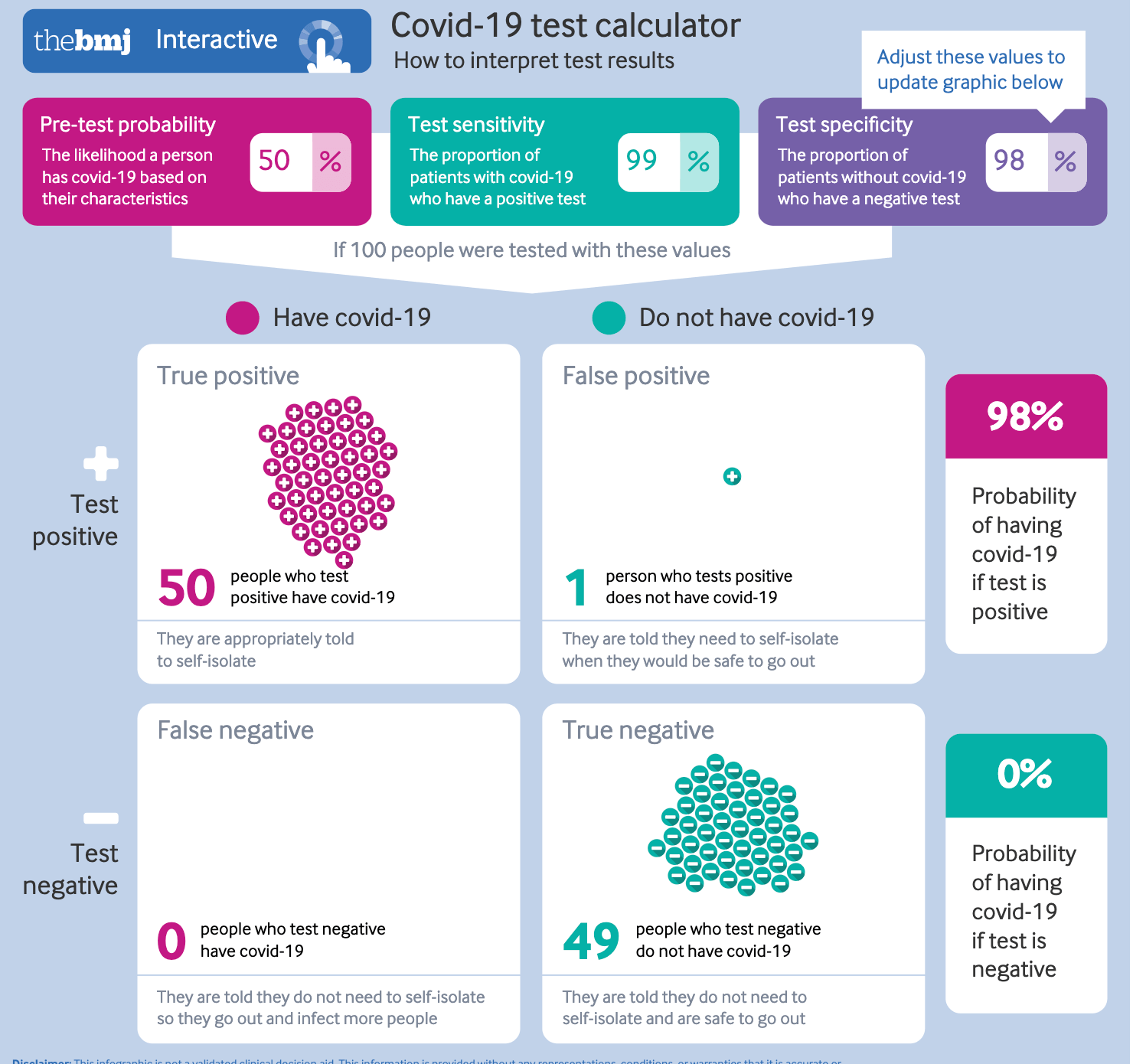
Nehmen wir als Beispiel je 50 und ein Prozent Vortestwahrscheinlichkeit. Bei 50 Prozent, wenn also von 100 getesteten Personen 50 infiziert sind, werden im Test (mit den angenommenen Parametern 99 Prozent Sensitivität und 98 Spezifität) 50 korrekt positiv erkannt, eine Person als falsch positiv, 49 als korrekt negativ und 0 falsch negativ. Eine Person würde also fälschlicherweise unter Quarantäne gestellt. Der Anteil falsch positiver Ergebnisse an allen Tests liegt bei einem Prozent (1 von 100).
Bei einer Vortestwahrscheinlichkeit von nur einem Prozent sieht das schon ganz anders aus. Von 100 Personen ist nun eine infiziert. Im Test wird es deshalb ein korrektes positives Ergebnis geben, aber auch zwei falsch positive Ergebnisse. Es gibt also mehr falsch positive Ergebnisse als tatsächlich positive. Der Anteil der falsch positiven Ergebnisse an allen Tests liegt bei zwei Prozent (2 von 100). Falsch negativ wird in diesem Szenario niemand getestet.
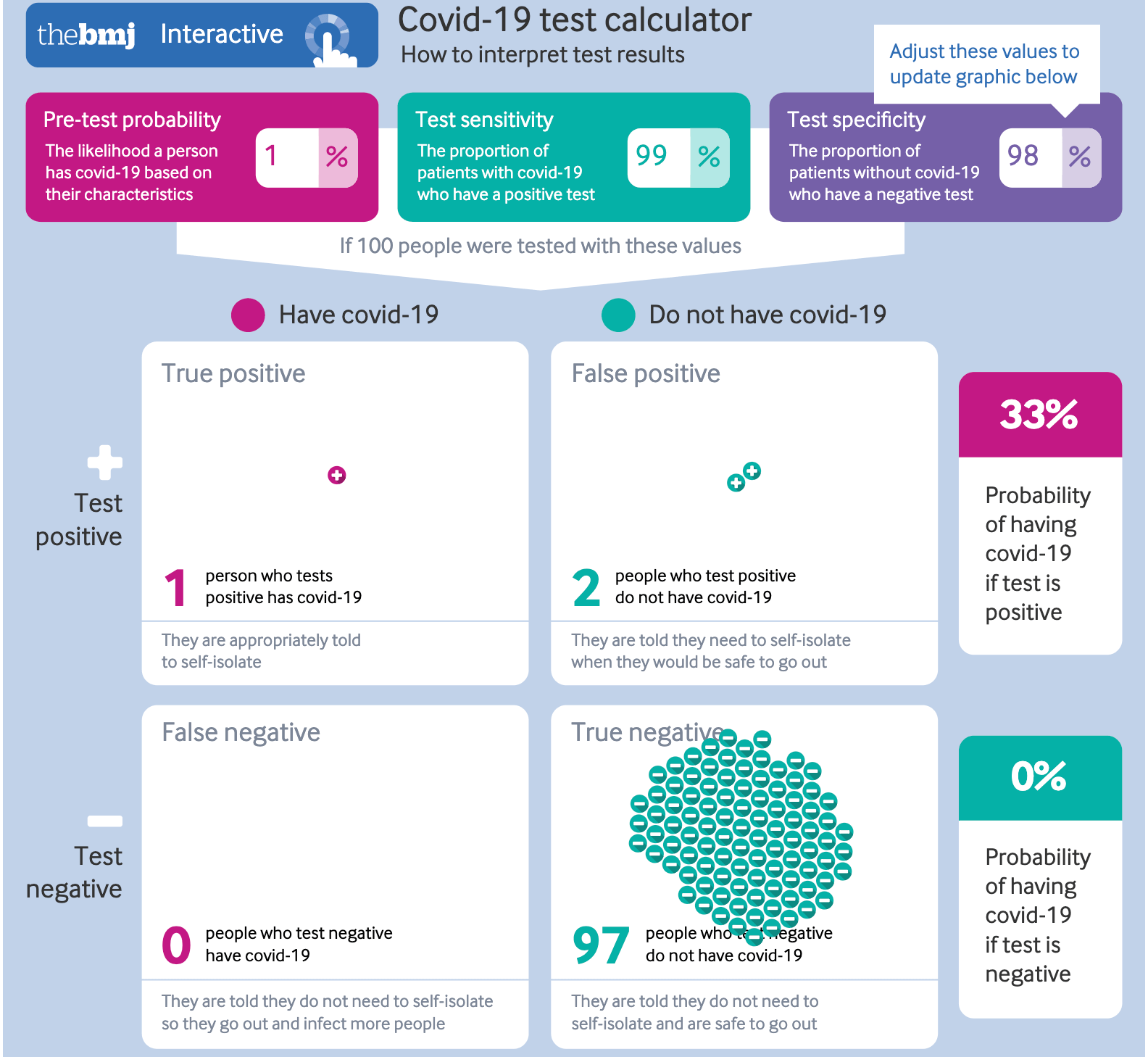
Die Beispiele zeigen: Kommt die Krankheit in der getesteten Gruppe kaum vor, sinkt die Wahrscheinlichkeit, bei einem positiven Testergebnis auch tatsächlich infiziert zu sein, extrem.
Im ersten Beispiel bedeutet ein positiver Test, dass die Person mit 98 prozentiger Wahrscheinlichkeit auch tatsächlich infiziert ist. Im zweiten Beispiel liegt dieser Wert nur noch bei 33 Prozent. Rund 67 Prozent der positiven Testergebnisse (2 von 3) sind in diesem Fall falsch.
Gesundheitsminister Spahn warnt vor millionenfachen Reihentestungen
Besonders kritisch wird das Problem der Vortestwahrscheinlichkeit, wenn große Gruppen Menschen ohne Symptome oder konkreten Verdacht auf Covid-19 getestet werden. Wenn es also nicht mehr nur um 100, sondern um Millionen Menschen geht. Davor warnte auch Gesundheitsminister Jens Spahn am 14. Juni in der ARD im Nachbericht aus Berlin. Auf mögliche Reihentestungen angesprochen, sagte er: „Ich finde nur eins immer wichtig, wenn ich lese, wir müssten drei, vier oder fünf Millionen jetzt flächendeckend jeden Tag testen: […] Dadurch, dass wir […] die Zahlen so runtergebracht haben, haben wir im Moment eine Positiv-Testung von unter einem Prozent bei gleichbleibend konstanter Testzahl in den letzten Wochen. Und wir müssen jetzt aufpassen, dass wir nicht nachher durch zu umfangreiches Testen […] zu viel falsch Positive haben. Weil die Tests ja nicht 100 Prozent genau sind, sondern auch eine kleine, aber eben auch eine Fehlerquote haben.“
Weiter sagte Spahn: „Wenn insgesamt das Infektionsgeschehen immer weiter runter geht und und Sie gleichzeitig das Testen auf Millionen ausweiten, dann haben Sie auf einmal viel mehr falsch Positive als tatsächlich Positive.“
Insgesamt zeigt sich, PCR-Tests auf SARS-CoV-2 sind in der Regel sehr genau. Pauschale Aussagen von Kritikern wie Claus Köhnlein oder Heiko Schöning wie „der PCR-Test hat eine Fehlerquote von 30 bis 50 Prozent“ sind demnach falsch. Doch die geringe Fehlerquote reicht schon aus, um theoretisch zum Problem zu werden. Je geringer die Vortestwahrscheinlichkeit in der Bevölkerung ist, desto geringer ist die Wahrscheinlichkeit, dass die Tests korrekte Ergebnisse liefern. Das kann in der Theorie dazu führen, dass mehr Menschen falsch positiv getestet werden, als tatsächlich erkrankt sind. Das gilt insbesondere, wenn die Erkrankung immer seltener wird und gleichzeitig immer breiter getestet wird, also zum Beispiel Reihentestungen von Fußballern stattfinden.
Wie Labore in der Praxis falsch-positive Test verhindern, lesen Sie hier ausführlich.
